誤嚥性肺炎をきっかけに、ご家族で考えてほしいこと
唾液や食物などが誤って気道に入り込み、肺で炎症や感染を起こす状態です。高齢者や嚥下機能が低下した人に特に多く、その背景には身体機能や認知機能の全般的な低下、低栄養などの全身衰弱が反映された病態です。
誤嚥性肺炎は要介護高齢者の入院や死亡の主たる要因の1つであり、その予後(生存率や再発、回復可能性)は他の肺炎とは大きく異なります。
誤嚥性肺炎の「1年生存率」は50%
誤嚥性肺炎の短期予後(入院中・30日以内)は一般の肺炎より悪くなります。
複数の臨床研究で、誤嚥リスク群の30日死亡率は約15〜30%と報告されています。実際、私たちの法人でも、在宅療養中の患者さんが誤嚥性肺炎で緊急入院すると、やはり3割くらいの方が入院中に亡くなられています。
長期予後は患者さんの個々の状況によって幅がありますが、誤嚥性肺炎を発症した高齢者・神経疾患患者では1年以内の死亡・再発率が高いというデータが複数あります。誤嚥性肺炎で入院した患者の1年生存率は50%、特定の神経変性疾患(パーキンソン病)の集団では誤嚥性肺炎後1年以内の死亡率が約2/3に達したという報告もあります。
誤嚥性肺炎の予後を左右する最大の要因は「肺炎そのものの重症度」ではなく、もともとの嚥下機能、基礎疾患、栄養状態、全身状態(フレイル・ADL低下、認知機能低下)。これらが弱い集団ほど予後は不良になります。
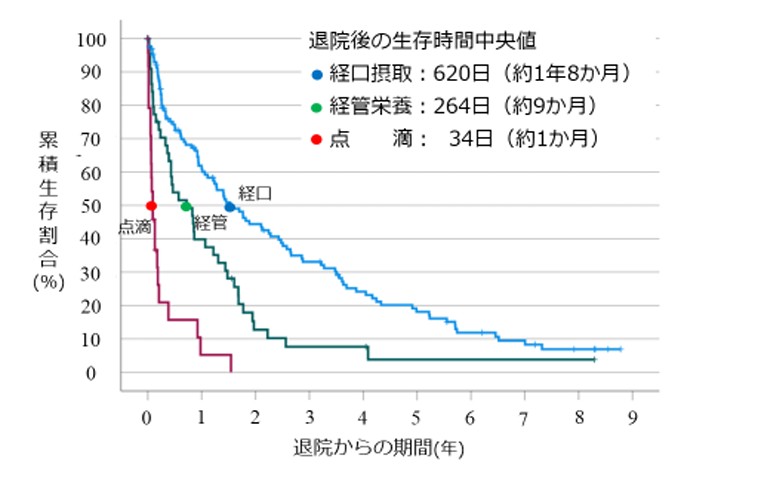
浜松医大の報告によると、低体重(BMI18.5未満)で2.2 倍、退院時の栄養摂取手段が経管栄養(胃瘻など)で1.7倍、点滴で4.4倍、死亡リスクが高くなることが明らかになっています。
※ちなみに胃ろうにすると誤嚥しないといわれることもありますが、誤嚥性肺炎の多くは夜間の唾液の不顕性誤嚥によって起こります。食べない人ほど嚥下反射・咳反射が出にくくなるため、誤嚥性肺炎のリスクはむしろ高くなります。
2人に1人が1年以内に再発
誤嚥性肺炎は一度起こると再発しやすい疾患です。
多くの実臨床データで、1年以内の再発リスクが30〜50%程度とされています。
そして再発を繰り返すたびに身体的負担が蓄積し、全身状態が悪化しやすいことが示されています。
再発は単なる反復ではなく、生存予後や機能予後を悪化させる重要な転機です。再発を重ねるたびに嚥下機能が低下し、食べられる食事形態の制限が強くなり、低栄養・全身衰弱が進むという悪循環に入りやすくなります。
予後を悪化させる要素
誤嚥性肺炎の予後に影響する因子はさまざまありますが、
代表的なものとしては
●嚥下障害の重症度(VF/VE評価の所見)
●認知機能低下・神経疾患(例:パーキンソン病、脳血管疾患)
●低栄養・低体重・低アルブミン血症(全身状態の指標)
●要介護状態など複数のリスク因子の併存(リスク因子が増えるほど死亡・再発リスクが上昇)
これらのリスクが重複すればするほど、予後の見通しは厳しくなります。
誤嚥性肺炎を乗り越えたあとに「どれだけ日常生活に戻れるか」という機能予後を左右するのが「発症前の状態」です。
もともと自立していた人は比較的リハビリや栄養ケアの効果が得られやすいのですが、発症時点ですでに要介護度が高かったり、栄養状態が低下している人は、回復可能性も制限されてしまいます。
予防と再発防止のために
誤嚥性肺炎の治療は抗菌薬投与が中心になります。しかし、抗菌薬は肺炎(細菌感染)を治すものであっても、誤嚥を根本的に止めるものではありません。再発防止のためには、抗菌薬だけでなく次のようなアプローチが重要です:
嚥下機能評価とリハビリテーション:食べる機能をできるだけ早期に評価し、できるだけ早期に離床を働きかけます。
口腔ケアの徹底:口腔内細菌叢の改善(菌量のコントロール)は肺炎リスク低減に有効との報告があります。
栄養管理:低栄養は免疫や機能低下を加速させ、予後を悪化させる要因の1つです。また栄養が改善しなければリハビリの効果が得られにくくなります。
生活環境・食事形態の最適化:摂食嚥下機能に応じた安全な食事形態を調整します。また、安全に飲み込める姿勢を安定的に保つ工夫、食事の介助の工夫などでも喫食量を増やすことができます。
内服薬の見直し:薬によっては食欲や意識レベル、嚥下機能に影響を及ぼすものがあります。リスクの高い薬剤を安全な薬剤に変更します。
これらは「肺炎を治す」だけでなく、その後の重症化・再発を抑えることに直結します。誤嚥性肺炎は治療後に再発しやすく、その度に全身状態が悪化していく「悪循環する疾患である」という理解が必要です。
誤嚥性肺炎は、いわゆる「肺炎」ではありません。
誤嚥性肺炎は、単に感染症として扱うべきものではありません。
全身状態・嚥下機能・栄養・認知機能が複合的に絡む病態です。一度発症すると、短期的な死亡リスクが高く、再発が多く、長期的な予後も背景疾患や全身状態によって大きく左右されます。
誤嚥性肺炎は単発のイベントではなく、「身体の基盤が弱くなっていることのサイン」でもあります。再発防止と全身状態の改善・維持に向けた多職種チームでの継続的介入が重要になります。
患者さん・ご家族に知っておいてほしいこと
誤嚥性肺炎は、多くの場合「突然の不運な感染症」ではありません。
嚥下機能の低下、体力の衰え、栄養状態の悪化、基礎疾患の進行などの変化が積み重なった結果として起こります。
一度発症したあとも、誤嚥のリスクそのものがなくなることは通常はありません。
抗菌薬で肺炎は改善しても、誤嚥の原因が消えるわけではないからです。
そのため再発を繰り返し、そのたびに体力や生活機能は落ちていきます。
ここで大切なのは「どこまで積極的な治療を続けるか」を冷静に考えることです。
繰り返す入院、人工呼吸器管理、経管栄養の導入など、医療には多くの選択肢があります。しかし、進行した嚥下障害や重度の基礎疾患がある場合、これらの積極的治療が長期的な予後を改善するケースは多くはありません。
治療によって最期の時を多少遠ざけることはできても、再発や身体機能の低下を止めることができなければ、予後を改善することは難しいのです。
さらに、侵襲的な治療は身体的負担も小さくありません。
点滴やチューブ、吸引、拘束、せん妄、繰り返される医療処置・・
要介護高齢者にとっては入院そのものも死亡や身体機能低下のリスクになります。
もちろん入院をせずに自宅や施設で治療をすることもできます。入院に伴う機能低下を少し抑制することができるかもしれません。栄養ケアやリハビリテーションで再発のリスクを減らすこともできます。
しかし、医学的に「できること」はあっても、それをすることが患者本人にとって最善の選択であるとは限らないのです。
誤嚥性肺炎をきっかけに「近い将来、命に関わる状態にある可能性が高い」という事実に向き合う必要があります。
これは希望を奪うための話ではありません。
残された時間を大切に、納得できるように過ごすために必要な現実認識です。
大切なのは、
何を目標にするのか、人生において優先したいものは何なのか
どこまで侵襲性の高い(本人に一定の苦痛や負担を伴う)治療を望むのか
最期までどのように時間を過ごしたいのか
などを、あらかじめ家族間で共有しておくことです。
「できる治療をすべて行うこと」と「その人にとって意味のある時間を守ること」は、必ずしも同じではありません。
誤嚥性肺炎は、しばしば人生の終盤に差しかかっていることを示すサインです。
残された時間と体力は限られています。
だからこそ、治療だけでなく、人生の優先順位そのものを考える機会にしてほしいのです。
医療の役割は、病気を治療することだけではありません。
苦痛を減らし、その人らしい時間を支えることも同じくらい重要です。
そして苦痛の少ない平穏な時間を確保するための医療もあります。
積極的治療を続けるべきかどうかに、正解も不正解もありません。
しかし、医学的な限界があること、治療には苦痛を伴いうること、予後が改善しない場合があることは、知ったうえで選択することが大切です。
誤嚥性肺炎を「治すかどうか」ではなく
「どう生きるか」「どう支えるか」という視点で考えること。
それが、この病気と向き合ううえで最も大切なことだと思います。
在宅医療を通じて感じたこと、在宅医療の最新のエビデンスなどを発信しています。もしよろしければ登録いただけると嬉しいです。
すでに登録済みの方は こちら